ULCERE DA DECUBITO
a cura del Dr. Gaetano Scanni, Dermatologo a Bari.
Parole chiavi: piaghe da decubito, ulcere da pressione
Guida alla lettura
Difficoltà: nessuna
DEFINIZIONE
Le ulcere da decubito sono la conseguenza di un danno superficiale o profondo della pelle che occorre in chi rimane molto tempo a letto o in chi ha zone del corpo continuamente a contatto con ausili medicali (per esempio sedia a rotelle , tutori , cateteri ecc.).
CAUSE
Tutti noi possediamo un riflesso automatico che ci protegge quando rimaniamo fermi per troppo tempo su superfici rigide.
Infatti durante il sonno compiamo movimenti involontari il cui scopo è quello di ridistribuire il peso del corpo su punti diversi lasciando riposare le aree precedentemente impegnate. Grazie a questa alternanza non si creano mai zone in cui la circolazione del sangue è ostacolata dallo schiacciamento prolungato.
Se però il corpo rimane fermo a lungo, la parte che riceve meno ossigeno diventa prima rossa e poi pallida/cianotica fino alla formazione di aree nere che corrispondono ad un tessuto ormai completamente morto. Il tessuto necrotico (nero) si stacca dopo qualche tempo e lascia una cavità vuota sanguinante più o meno profonda che prende di nome di ulcera da decubito o ulcera da pressione.
Altri percorsi sono possibili, ma alla fine comunque si crea una perdita di tessuto vitale con una ferita più o meno profonda.
CLINICA
Le zone normalmente più a rischio sono quelle dove l’osso è protetto da poco tessuto adiposo (il grasso cutaneo) che normalmente si comporta da ammortizzatore. Le ulcere possono formarsi nella zona dei talloni, dell’osso sacro, gomiti, colonna vertebrale, scapole e talvolta nella zona occipitale del cranio.
Queste sono le aree più sensibili in un paziente che si trova a letto (per esempio in reparti per cronici o a casa) ma le lesioni da decubito si possono creare anche in soggetti che pur conservando un certa autosufficienza motoria sono costretti a indossare un apparecchio ortopedico che spinge sempre in un determinato punto. Stesso discorso riguarda chi usa una sedia a rotelle o dispositivi per l’alimentazione artificiale (tubo di plastica o cannule) che vengono fissati per esempio sulla pelle.
In conclusione, ovunque si eserciti una pressione intensa e prolungata, si può sviluppare un danno della cute che nella prima fase è reversibile e recuperabile ma successivamente diventa definitivo portando alla creazione di un’ulcera superficiale (grado 2°) o profonda (grado 3°) che può anche raggiungere i muscoli o le ossa (grado 4°).
TERAPIA
L’unico rimedio veramente efficace è la prevenzione che negli allettati consiste nel girare il corpo ad intervalli fissi (almeno ogni 2 ore) fino a quando la mobilità spontanea non verrà recuperata.
L’uso di lettini speciali o materassini gonfiabili o ad acqua riduce il rischio per cui è meglio impiegarli da subito se si prevede una degenza prolungata.
La cura delle ulcere invece avviene in linea generale con diversi sistemi tutti rivolti a rimuovere i tessuti necrotici che interferiscono con la cicatrizzazione [A], a impedire con lavaggi antisettici che l’ulcera si infetti [B] ed infine a stimolare la formazione del tessuto di granulazione che rigenera poco alla volta le parti mancanti [C]. Quando la riparazione è avvenuta (chiusura ulcere) la terapia deve continuare con la protezione e l’irrobustimento della nuova pelle perché ancora molto delicata.
Affinché tutti questi rimedi possano avere successo è necessario comunque garantire l’alleggerimento della compressione del decubito, attuando tutte le misure già indicate sopra. Insistere su questo concetto è importante perché rappresenta la “conditio sine qua non” cioè il requisito irrinunciabile ed indispensabile senza il quale non è possibile la guarigione.
La maggior parte delle lesioni ripara lentamente e non sempre si riesce a raggiungere la chiusura dell’ulcera specie se riguarda i piani profondi della pelle o dei muscoli (grado 3° e 4°). La complessità della situazione è tale che non sono rari i casi in cui le ulcere rimangono croniche costituendo un ulteriore minaccia per la salute del malato. Inoltre lo stato di denutrizione che in alcuni pazienti si crea per la malattia principale o per l’età, porta il corpo a non poter disporre della materia prima per la ricostruzione dei tessuti necrotici (le proteine). Un’alimentazione corretta è assolutamente indispensabile insieme alla terapia locale e ai movimenti regolari.
A seguire sono riportati alcuni esempi curati dal Dr. Scanni e i relativi risultati conseguiti da una terapia ragionata sulle necessità di ogni paziente.
AVVISO
In casi selezionati è possibile richiedere
una visita domiciliare
per la valutazione del caso clinico
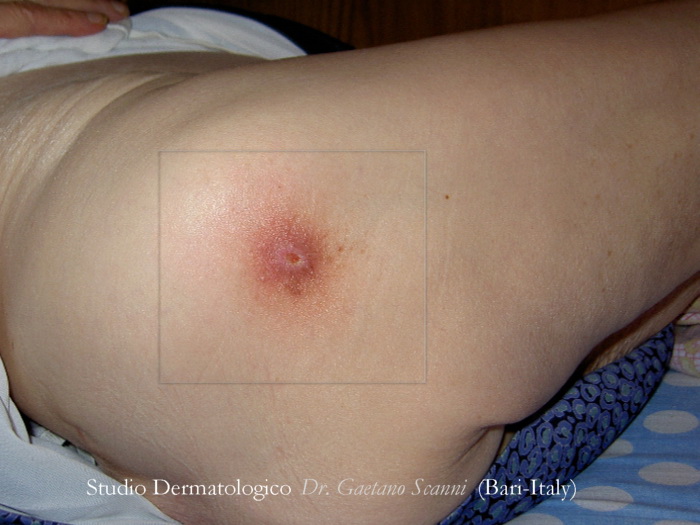
Fig. 01. ULCERA DA PRESSIONE PRE-TROCANTERICA
La lesione si è sviluppata in una paziente che passava molto tempo seduta su una sedia a rotelle. Un raccordo metallico della poltrona spingeva continuamente sulla superficie laterale della coscia. E' stato sufficiente proteggere la parte sporgente della seduta con una gomma morbida per risolvere il problema. E' un esempio di ulcera da pressione prodotta da un ausilio medicale.
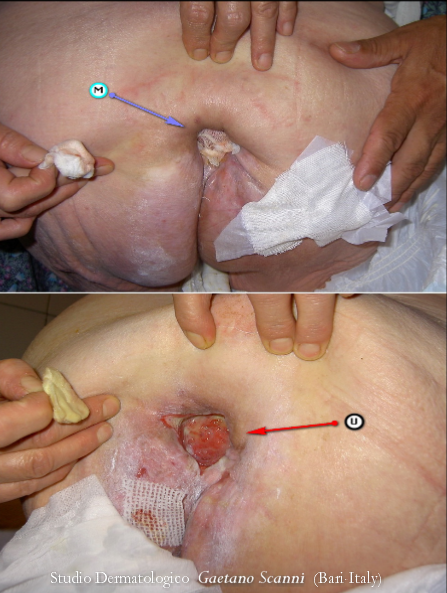
Fig. 02. ULCERA DA DECUBITO SACRALE
L'ulcera si è sviluppata in una paziente costretta a letto per un decadimento neurologico senile. Nonostante l'attenzione dei famigliari, il tardivo acquisto di un materassino anti decubito ha favorito lo sviluppo di una ulcera profonda (3°-4° grado) che ha richiesto numerose medicazioni (M) e diversi mesi per la guarigione. La base dell'ulcera è rossa e vitale per la presenza di un tessuto di granulazione (U) senza del quale non si avrebbe la riparazione. La sede è a rischio di contaminazioni batteriche intestinali.
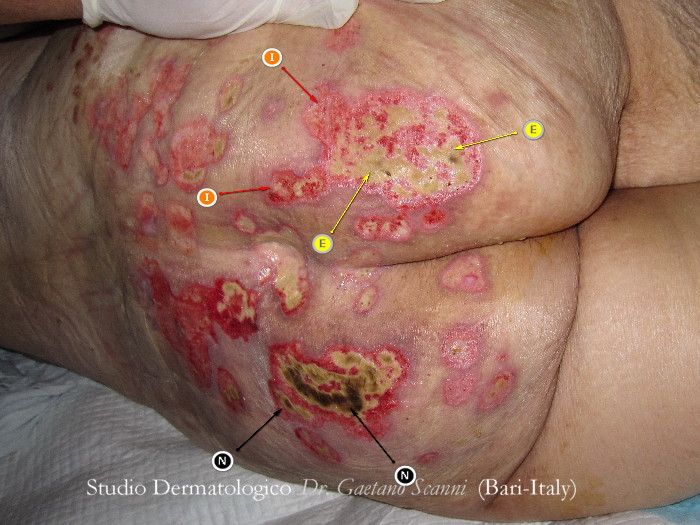
Fig. 03-A. ULCERE DA DECUBITO NUMEROSE IN REGIONE GLUTEA
La paziente ricoverata per patologie ematologiche di base, viene dimessa con una diagnosi di herpes zoster. Visitata a casa, dimostra piuttosto di avere numerose ulcere glutee compatibili con la prolungata degenza e con lo stato generale.
Nella foto 03-A prima della cura, sul gluteo sinistro si osserva un'escara necrotica scura (N) e nelle altre ulcere, diverse zone di essudato (E) con bordo granuleggiante ed infiammato (I).
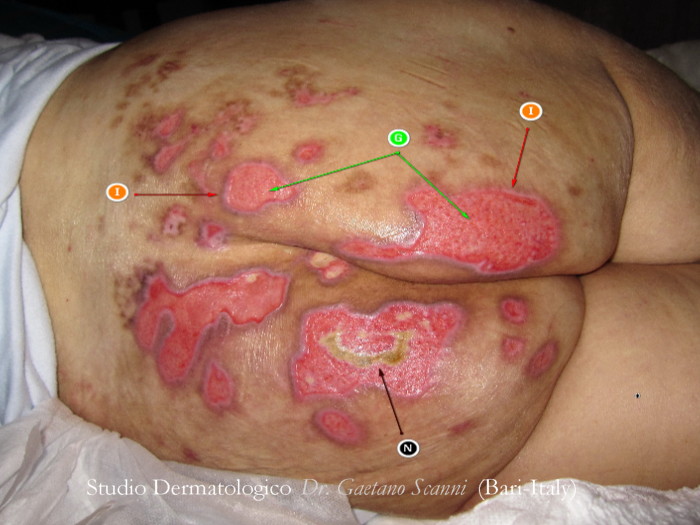
Fig. 03-B. Nella foto 03-B dopo 1 mese di cura, l'escara nera si è ridotta e la maggior parte delle ulcere mostrano un tessuto di granulazione (G) che conferma la validità della terapia prescritta e fa presumere una possibilità concreta di guarigione.
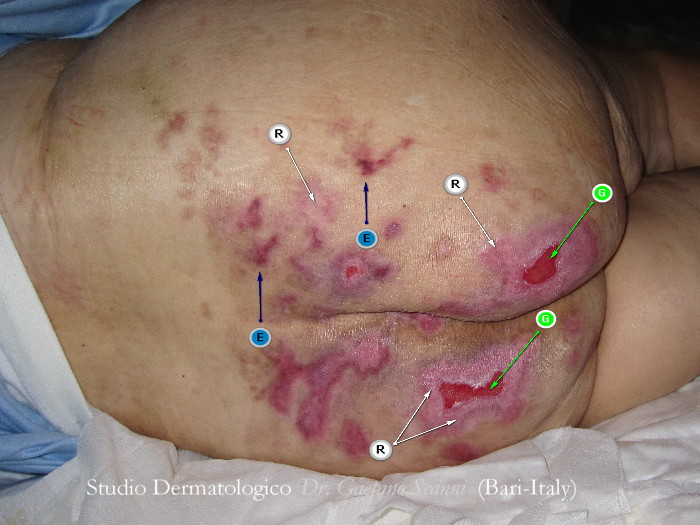
Fig. 03-C. Nella foto 03-C dopo 2 mesi di cura, quasi tutte le lesioni si sono rimarginate (R). La zona necrotica è stata riassorbita e sostituita da tessuto di granulazione (G). Le aree già guarite presentano un colore scuro come normale esito del processo di guarigione destinato a scomparire nel tempo (E).
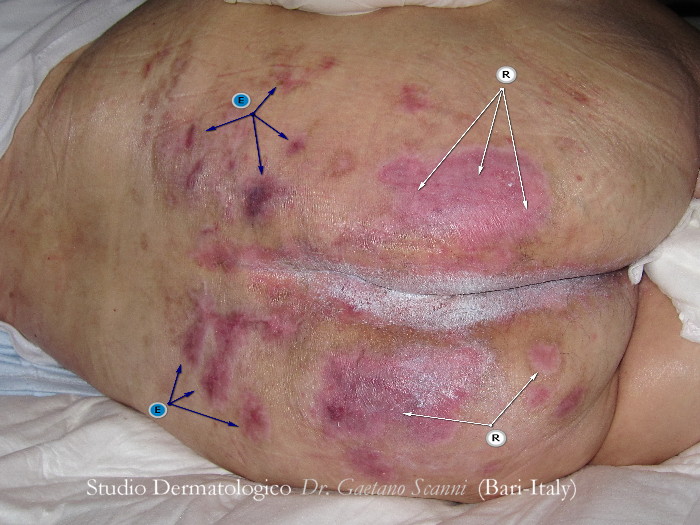
Fig. 03-D. Nella foto 03-D dopo 3 mesi di cura, tutta la zona glutea è completamente riparata (R). Non ci sono più ulcere ma solo aree discromiche (E). A questo punto la cute è ancora fragile e deve essere protetta da una pasta di ossido di zinco che lascia un residuo bianco nello spazio intergluteo.
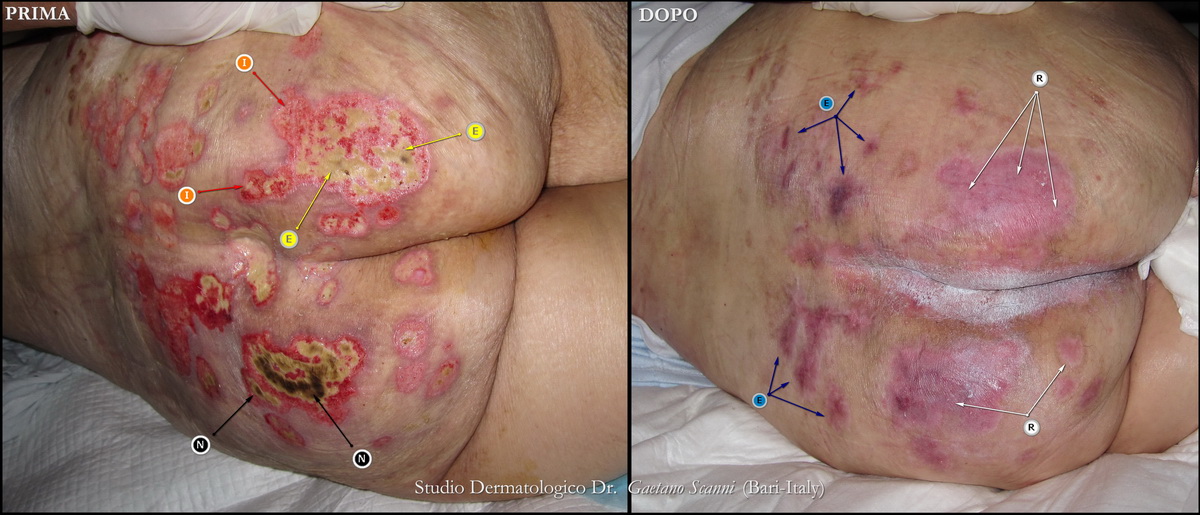
Fig. 03-E. Nella foto 03-E si mette a confronto l'inizio e la fine del processo per una visione d’insieme.
CONCLUSIONI
Con una corretta terapia e un buon managment dei famigliari si è potuto arrivare ad una guarigione soddisfacente in tempi abbastanza contenuti con grande vantaggio per la salute del paziente e risparmio economico per la famiglia (foto 3).
In tutto il periodo l’ammalata ha continuato a stare a letto rispettando comunque le regole della mobilizzazione periodica oltre che un regime alimentare completo (leggermente iper-proteico) .
Oltre ad una terapia ragionata caso per caso, la preparazione specifica dei famigliari (caregivers) ad opera del medico specialista costituisce un requisito indispensabile nella gestione delle ulcere perché, nella maggior parte dei casi, rappresenta l’assistenza principale su cui questi pazienti possono contare.
AVVISO
In casi selezionati è possibile richiedere
una visita domiciliare
per la valutazione del caso clinico
uploded 2016-04-04
Il materiale fotografico impiegato in questo sito appartiene all'archivio clinico personale ed è usato rispettando le legge sulla privacy. La riproduzione delle foto da parte di terzi è possibile indicando chiaramente la fonte di provenienza. Graditi contributi fotografici di colleghi e pazienti.